Klinické moduly NIS
Agendy lůžkových oddělení zajišťují vedení zdravotnické dokumentace včetně dokumentace ošetřovatelské a administrativní správu tzv. případů lůžkové péče. Elektronická zdravotní dokumentace je obdobou dokumentace papírové, zahrnuje anamnestické údaje pacienta, nálezy a zprávy z provedených vyšetření, závěry konzilií, výsledky laboratorních vyšetření a vyšetření zobrazovacími metodami, popis průběhu ošetření (dekurs), epikrízy (zpravidla týdenní souhrny zdravotního stavu pacienta, prognózy dalšího vývoje a plánovaný postup léčby), diagnózy, klasifikaci příčin hospitalizace a případných komplikací a komorbidit v klasifikačním systému MKN-10, operační protokoly, medikaci, přijímací, překladové a propouštěcí zprávy a další údaje.
Součástí moderních systémů vedení zdravotní dokumentace na lůžkových odděleních je nejen textové, ale i grafické zobrazení vybraných údajů, například laboratorních vyšetření a multimediální přílohy (RTG, MR či CT snímky, záznamy ultrazvukových vyšetření, EEG křivky či záznamy z dalších vyšetřovacích modalit), které zajišťují specializované systémy PACS (Picture Archiving and Communication System).
Obrázek 1 - Snímek CT vyšetření uložený v systému PACS Obrázek 2 - Stejný obrázek po úpravě kontrastu a vložení značek pro měření informačním systémem
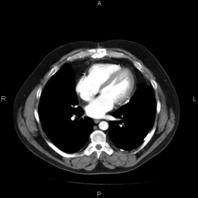
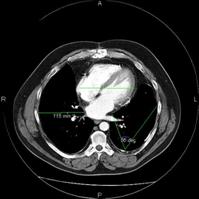
Tradiční lékařská dokumentace vedená na lůžkových odděleních je v posledních letech doplňována o specializovanou dokumentaci ošetřovatelskou, která umožňuje vedení ošetřovatelské dokumentace a ošetřovatelského plánu, zaznamenávání mimořádných událostí apod. a integruje tak v informačním systému všechny složky léčebné péče.
Informační systémy zajišťují automatizaci řady rutinních činností, od preskripce léků přes objednávky laboratorních vyšetření, po generování propouštěcí zprávy.
Mezi nejnovější trendy v rozvoji klinických informačních systémů patří jejich postupná přeměna ze systémů umožňujících klinickou a administrativní evidenci na systémy podporující klinické rozhodování. Toho je dosaženo integrací znalostních a predikčních modulů, které snižují riziko chybných rozhodnutí a pomáhají stanovit optimální postup léčby. Mezi nejznámější aplikace patří databáze interakcí léků, které mohou varovat lékaře před možnými nežádoucími účinky způsobenými kombinací podávaných léčiv. Přestože je většina těchto systémů dostupná především v anglickém jazyce, existují také první projekty pro jejich integraci do českých informačních systémů.
![]() Příklad českého řešení naleznete na stránkách projektu MediGrid
Příklad českého řešení naleznete na stránkách projektu MediGrid
![]() Příkladem komerčního systému může být např. systém americké firmy Genelex. Její on-line demonstrátor naleznete zde.
Příkladem komerčního systému může být např. systém americké firmy Genelex. Její on-line demonstrátor naleznete zde.
![]() Zkuste samostatně nalézt další systémy pro vyhodnocení lékových interakcí na internetu. Jako klíčová slova použijte „drug interactions“
Zkuste samostatně nalézt další systémy pro vyhodnocení lékových interakcí na internetu. Jako klíčová slova použijte „drug interactions“
Dalším příkladem mohou být rozvíjející se systémy na podporu standardů léčby, dosud nejvíce rozšířené v oblasti léčby onkologické.
Informační systémy pro lůžková oddělení zajišťují vedení řady administrativních agend, jakými jsou například vyúčtování poskytnuté péče či statistické výkaznictví a v poslední době také obsahují některé rozvrhové funkce pro optimalizaci chodu oddělení a funkce podporující spolupráci s ostatními provozními jednotkami zdravotnických zařízení. Mezi tyto funkce patří např. elektronické objednávání pacientů na specializovaná vyšetření a podobně.
Vedle standardních modulů pro lůžková oddělení existují v některých NIS také specializované moduly pro vybrané specializace – mezi nejběžnější patří specializované moduly pro jednotky intenzivní péče a oddělení ARO, specializované moduly pro onkologická oddělení, gynekologická a porodnická pracoviště či oddělení rehabilitace.
ARO a jednotky intenzivní péče
Oddělení ARO a JIP jsou specifické intenzitou poskytované péče pacientům v kritických a závažných stavech. Tomu odpovídá vyšší míra využití zdravotnických technologií pro monitorování zdravotního stavu pacientů či řízení podávání infuzí a léků. V praxi se běžně kromě teploty, tlaku, tepové a dechové frekvence monitorují také více svodová EEG, EKG či analyzují krevní plyny. Tyto systémy produkují značné množství dat. Specializované monitorovací systémy jsou schopny data centrálně monitorovat na sledovacích pracovištích a také obousměrně komunikují s informačními systémy na oddělení. Díky integraci údajů lze na obrazovce informačního systému či monitoru sledovat vitální funkce i aktuální klinické údaje včetně jejich historie.
Schematické znázornění monitorovacího systému na oddělení ARO či jednotkách intenzivní péče je uvedeno na následujícím obrázku.
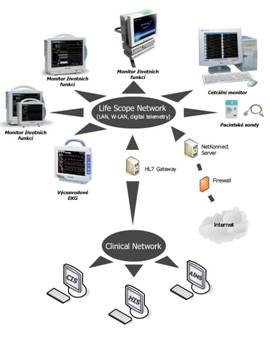
Obrázek 3 - Systém komplexního monitorování pacientů
Jak je vidět z obrázku, umožňují moderní monitorovací systémy zdravotního stavu pacientů jak přehledné zobrazení vitálních funkcí na centrálním monitoru (současně lze sledovat stav několika pacientů na oddělení), tak předávání dat mezi monitorovacím systémem a NIS. Vzájemná komunikace je zajišťována pomocí standardních mezinárodních protokolů, obvykle protokolu HL7 nebo DICOM. Některé z nich umožňují i vzdálené monitorování prostřednictvím sítě internet.
Příklad zobrazení aktuálních vitálních funkcí pacienta a tabulky s výsledky bilance tekutin a respiračních funkcí ve specializovaném modulu pro oddělení intenzivní péče si můžete prohlédnout na následujícím obrázku. Na druhém vyobrazení je pak ilustrováno tabulkové a grafické zobrazení laboratorních výsledků pacienta neonatální jednotky.
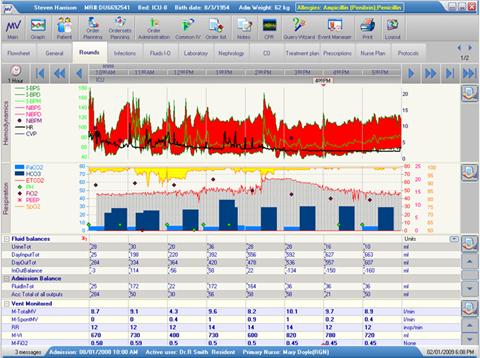
Obrázek 4 - Sledování vitálních funkcí pacienta v informačním systému intenzivní péče
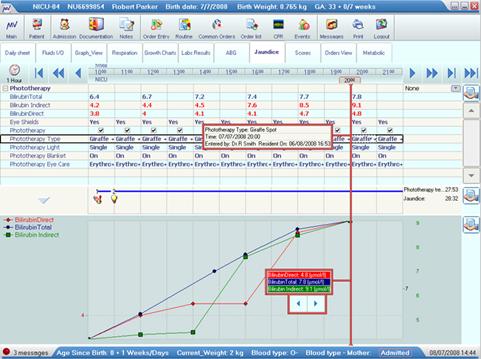
Obrázek 5 - Tabulkové a grafické zobrazení výsledků laboratorního vyšetření na jednotce neonatologické péče
Informační systémy pro oddělení intenzivní péče bývají také vybaveny podrobným strukturovaným dekursem a moduly pro klinické výpočty, mezi nejběžnější patří:
- Výpočet povrchu těla na základě známé výšky, váhy, věku a pohlaví pacienta
- Metabolické výpočty (BMI, bazální energetický výdej, renální funkce)
- Výpočty farmakologické (dávkování antibiotik, výpočet optimální rychlosti podání infůzí apod.)
- Respirační výpočty (saturace kyslíku, CO2 a base excess, ventilační index atp.)
Příklad obrazovky kalkulátoru pro výpočet optimálního nastavení infuzní pumpy je zobrazen na následujícím obrázku.
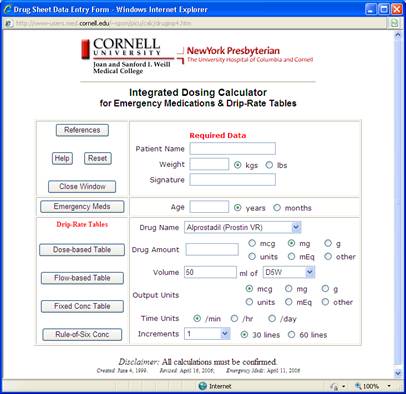
Obrázek 6 - Obrazovka kalkulátoru dávkování léků a infuzí v intenzivní péči (Cornell University, USA)
![]() Příklad českých lékařských kalkulátorů pro intenzivní medicínu (a pro další obory) naleznete na webových stránkách http://www.mudr.org/web/intenzivni_medicina
Příklad českých lékařských kalkulátorů pro intenzivní medicínu (a pro další obory) naleznete na webových stránkách http://www.mudr.org/web/intenzivni_medicina
![]() Další medicínské kalkulátory pro oblast intenzivní péče (v anglickém jazyce) naleznete například zde.
Další medicínské kalkulátory pro oblast intenzivní péče (v anglickém jazyce) naleznete například zde.
![]() Specializované kalkulátory pro oblast pediatrické péče (v anglickém jazyce) si můžete prohlédnout zde.
Specializované kalkulátory pro oblast pediatrické péče (v anglickém jazyce) si můžete prohlédnout zde.
Odborné ambulance
Agenda odborné ambulance je z pohledu vedení klinické dokumentace obdobná agendě lůžkového oddělení. Z hlediska provozního se samozřejmě odlišuje mnohem více, a to se projevuje ve funkcích informačních systémů pro ambulance. Kvalitní informační systém nepostrádá propracovaný modul pro objednávání pacientů, komunikaci s praktickými lékaři, umožňující elektronické předávání zpráv mezi informačními systémy ve standardním datovém rozhraní (DASTA či HL7), či modul pro přístup do EHR záznamu pacienta v systému IZIP.
![]() Pro hlubší zájemce o problematiku elektronické komunikace mezi informačními systémy ve zdravotnictví doporučujeme prostudování národního datového standardu ČR, např. na stránkách Ministerstva zdravotnictví.
Pro hlubší zájemce o problematiku elektronické komunikace mezi informačními systémy ve zdravotnictví doporučujeme prostudování národního datového standardu ČR, např. na stránkách Ministerstva zdravotnictví.
Jednotlivé odborné ambulance ještě bývají vybaveny tzv. zásuvnými (doplňujícími) moduly – tedy takovými částmi informačního systému, které vedle obecných funkcí, stejných pro většinu typů ambulancí, realizují ještě specifické funkce pro danou odbornost ambulance a umožňují vedení specifických typů zdravotní dokumentace. Příkladem mohou být moduly pro oční, zubní, diabetologické či ORL ambulance.
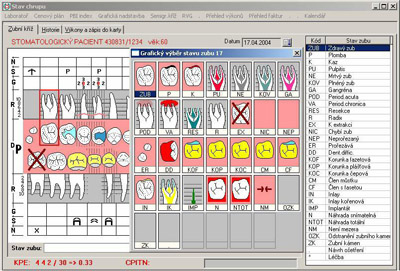
Obrázek 7 - Grafické znázornění stavu chrupu v systému PC Dent.
Nelůžková oddělění
 Mezi hlavní nelůžková oddělení, která se charakterem svého datového provozu odlišují od ostatních částí NIS, patří jistě oddělení zobrazovacích metod, tedy rentgenologická pracoviště, pracoviště computerové tomografie (CT), nukleární magnetická rezonance (NMR), angiografie, skiagrafie, pracoviště ultrazvukových vyšetření a řada dalších pracovišť.
Mezi hlavní nelůžková oddělení, která se charakterem svého datového provozu odlišují od ostatních částí NIS, patří jistě oddělení zobrazovacích metod, tedy rentgenologická pracoviště, pracoviště computerové tomografie (CT), nukleární magnetická rezonance (NMR), angiografie, skiagrafie, pracoviště ultrazvukových vyšetření a řada dalších pracovišť.
Na těchto pracovištích vznikají obrazové a jiné multimediální záznamy charakteristické velkým objemem uchovávaných dat, které nejsou vhodné pro ukládání společně s ostatními částmi zdravotnické dokumentace pacientů. Vznikají proto specializované radiologické informační systémy (RIS), které jsou čím dál častěji propojeny na specializované systémy PACS (Picture Archiving and Communication System).
Systémy RIS podporují všechny základní činnosti oddělení od evidence požadavků na vyšetření, přes optimalizaci provozu pracoviště až po vydání závěrů vyšetření formou nálezu. Specializované systémy PACS kromě uchovávání multimediálních příloh zdravotnické dokumentace poskytují řadu dalších, velmi zajímavých funkcí, mezi něž patří:
- Možnost přístupu ke snímkům z libovolného místa v nemocnici i mimo ni

- Možnost vzdálené konzultace (tedy poskytnutí obrazové přílohy externímu pracovišti pro potřeby získání expertního hodnocení)
- Optimalizace zobrazení dle parametrů pracovní stanice (systém PACS je schopen reprodukovat obrazová data jak na speciálních monitorech s vysokým rozlišením, které bývají používány při popisech nálezů na pracovišti zobrazovacích metod, tak po automatické kompresi a úpravě rozlišení na i běžných monitorech například pro potřeby kontrolního zobrazení na běžném lůžkovém oddělení)
- Možnost vyhledání podobných obrazových dat pro potřeby klinických studií
- Možnost kompletní digitalizace pracovišť a snížení či úplné odstranění nákladů na filmy, vyvolávací automaty a chemikálie
- Uchovávání nejen obrazových záznamů, ale také řady souvisejících údajů – hodnoty expozice, identifikace přístroje, kterým byl záznam pořízen, datum a čas vyšetření, jméno pacienta atd.
Radiolo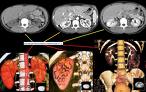 gické informační systémy obvykle umožňují nejen prosté zobrazení snímků a dalších multimediálních záznamů, ale také dodatečné zpracování obrazových záznamům tzv. postprocessing. Nejběžnější bývají úpravy kontrastu, zvětšení, konturování útvarů, měření denzity, měření vzdálenosti, výpočty plochy či objemu útvarů, umístění značek a popisků do obrazu a podobně.
gické informační systémy obvykle umožňují nejen prosté zobrazení snímků a dalších multimediálních záznamů, ale také dodatečné zpracování obrazových záznamům tzv. postprocessing. Nejběžnější bývají úpravy kontrastu, zvětšení, konturování útvarů, měření denzity, měření vzdálenosti, výpočty plochy či objemu útvarů, umístění značek a popisků do obrazu a podobně.
Laboratorní komplement
 Laboratorní komplement v nemocnicích zahrnuje laboratoře všech typů. V běžných nemocnicích pracují laboratoře biochemické a hematologické, ve větších nemocnicích pak další specializované typy laboratoří – mikrobiologické, bakteriologické, patologické, virologické, parazitologické, imunologické, cytologické či genetické. V oblasti laboratoří se uplatňuje více než v jiných oblastech zdravotnictví soukromý sektor. Vznikají specializovaná laboratorní zařízení a postupně dochází k centralizaci zpracování laboratorních vzorků. Největší zařízení zpracovávají až několik tisíc vzorků denně.
Laboratorní komplement v nemocnicích zahrnuje laboratoře všech typů. V běžných nemocnicích pracují laboratoře biochemické a hematologické, ve větších nemocnicích pak další specializované typy laboratoří – mikrobiologické, bakteriologické, patologické, virologické, parazitologické, imunologické, cytologické či genetické. V oblasti laboratoří se uplatňuje více než v jiných oblastech zdravotnictví soukromý sektor. Vznikají specializovaná laboratorní zařízení a postupně dochází k centralizaci zpracování laboratorních vzorků. Největší zařízení zpracovávají až několik tisíc vzorků denně.
Laboratoře jsou jedním z největších producentů klinických dat v nemocnici. Odhaduje se, že zhruba 30-40% z celkového objemu dat v nemocnicích vzniká právě v nich. Zároveň jsou také provozní podmínky ve většině laboratoří nejvíce vhodné pro automatizaci laboratorní práce.
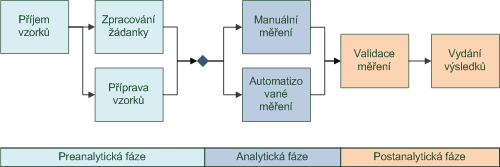
Fáze zpracování laboratorních vzorků
Dnešní laboratoře, a to téměř všech typů, jsou vybaveny mnoha typy automatických analyzátorů, ty největší z nich dokonce robotickými linkami, které zpracovávají vzorky od příjmu vzorku do laboratoře až po vydání výsledku měření. Všechny automatické analyzátory a robotické linky jsou vybaveny rozhraním pro komunikaci s laboratorními informačními systémy.

Laboratorní informační systémy byly jedny z prvních informačních systémů využívaných ve zdravotnictví. Pro svou komplexnost a fakt, že zpracovávají laboratorní vzorky nejen pro hospitalizované pacienty, ale také pro ambulantní pacienty nemocnic i externích ambulancí bývají často řešeny jako samostatné systémy s vlastní databází pacientů a výsledků laboratorních testů. O laboratorních systémech se dozvíte více v samostatném e-learningovém kursu.
Lékárna
![]() Také informační systémy pro farmaceutická pracoviště se, podobně jako informační systémy klinických laboratoří, vyvinuly v samostatné programové moduly, které lze provozovat nezávisle na ostatních částech NIS. Tyto jinak samostatné systémy bývají doplňovány o speciální moduly zajišťující integraci s NIS, pokud jsou implementovány v nemocničních lékárnách. Příkladem takové integrace je možnost hromadné elektronické objednávky léků pro příruční sklad na oddělení, modul vedení příručního skladu či dokonce robotické výdejní systémy denních dávek léků pro individuální pacienty na lůžkových odděleních.
Také informační systémy pro farmaceutická pracoviště se, podobně jako informační systémy klinických laboratoří, vyvinuly v samostatné programové moduly, které lze provozovat nezávisle na ostatních částech NIS. Tyto jinak samostatné systémy bývají doplňovány o speciální moduly zajišťující integraci s NIS, pokud jsou implementovány v nemocničních lékárnách. Příkladem takové integrace je možnost hromadné elektronické objednávky léků pro příruční sklad na oddělení, modul vedení příručního skladu či dokonce robotické výdejní systémy denních dávek léků pro individuální pacienty na lůžkových odděleních.
Provoz lékárny v mnohém připomíná provoz jakéhokoliv skladu či obchodu, má však své specifické funkce; při evidenci léků, speciálního zdravotnického materiálu či krevních derivátů se v mnohem větší míře uplatňují odborné informace o skladovaných a vyráběných materiálech.
Informační systémy lékáren musí zajišťovat:
- kusovou evidenci zboží

- sledování expirace zboží
- výrobu IVLP
- příjem na sklad
- výdej léků na předpis
- volný prodej léků
- vyúčtování léků zdravotním pojišťovnám
- předávání informací o lécích vydaných na předpis do tzv. datového úložiště vedeného Státním ústavem pro kontrolu léčiv (SÚKL)
 Vedle výše uvedených funkcí jsou informační systémy lékáren obvykle vybaveny řadou funkcí doplňkových, mezi které patří znalostní moduly pro indikaci lékových interakcí či moduly elektronické preskripce. Samozřejmostí je automatizace pohybu zboží za využití technologie čárového kódu či radiofrekvenční identifikace pomocí RFID čipů.
Vedle výše uvedených funkcí jsou informační systémy lékáren obvykle vybaveny řadou funkcí doplňkových, mezi které patří znalostní moduly pro indikaci lékových interakcí či moduly elektronické preskripce. Samozřejmostí je automatizace pohybu zboží za využití technologie čárového kódu či radiofrekvenční identifikace pomocí RFID čipů.
Informační systémy musí být schopny zobrazit okamžitý stav skladových zásob všech typů léků a materiálů, sledovat minimální skladové zásoby včetně sezónních výkyvů a automaticky připravovat objednávky na jejich doplnění, zajišťovat on-line komunikaci s B2B[1] systémy dodavatelů a plnit řadu dalších administrativních a manažerských funkcí.
[1] B2B systémy jsou systémy business-to-business, tedy informační systémy podporující elektronickou komunikaci mezi obchodními organizacemi.
Elektronická preskripce
Elektronická preskripce léků je velmi obdobná klasické preskripci léků na recept. Z mnoha důvodů, především právních, přetrvávají klasické papírové recepty i po zavedení elektronických systémů jako písemný doklad o medikaci. V čem tedy tkví výhody elektronické preskripce a proč zaběhnutý systém, který úspěšně funguje desítky let vlastně měnit? Odpověď naleznete, pokud si uvědomíte, jaké hlavní problémy přináší klasická papírová (a mnohdy také ruční) preskripce léků:
- rukou psaný předpis nemusí být vždy čitelný
- předpis může být neúmyslně poškozen a tím snížena čitelnost údajů
- předpis může být úmyslně falšován (zejména u opiátů)
Uvedené situace zvyšují riziko vzniku chyby při vydávání léku. Může být vydán jiný než předepsaný lék, může být zapsáno jiné než předepsané dávkování léku a konečně může být realizován neoprávněný výdej na základně zfalšovaného receptu. Riziko chyby s možnými fatálními následky, jakými je úmrtí nebo vážné poškození pacienta je velmi reálné.
Všechny uvedené problémy je možné odstranit v systému elektronické preskripce. Léky jsou jednoznačně identifikovány, dávkování lze zapisovat pouze ve standardizovaném tvaru, recept je velmi obtížné falzifikovat. Elektronické zpracování receptu navíc zvyšuje efektivitu práce v lékárnách, neboť odpadá přepisování údajů z receptu do informačního systému lékárny.
Jak systém elektronické preskripce vlastně funguje?
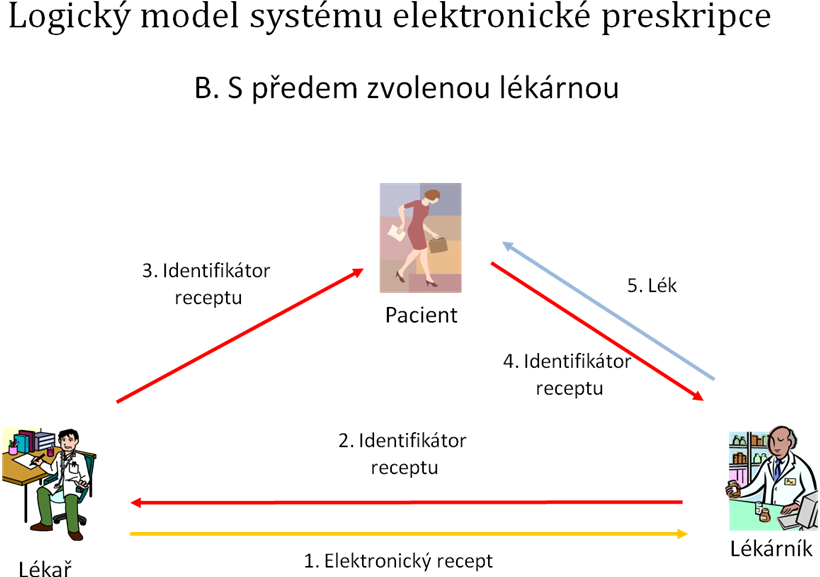
Principiálně lze popsat dva základní modely, v nichž se liší role nosiče informací. Nosičem informací může být např. papírový recept, čipová karta či zpráva v mobilním telefonu. Oba modely mohou být navíc kombinovány pro zvýšení bezpečnosti a dostupnosti celého systému elektronické preskripce.
V prvním modelu je na nosič uložen celý recept a systém zajišťuje elektronické předání informace mezi předepisujícím lékařem a vydávající lékárnou. Možná vás zarazí, že papírový recept může být součástí systému elektronické preskripce, papírový recept však může přenášet informaci, které je plně zpracovatelná elektronicky a je tedy pouze přenosovým médiem, podobně jako např. disketa či paměťová karta. Příkladem může být využití čárového kódu pro zápis všech informací na recept např. v systému TRAMIS. Podobu receptu s čárovým kódem TRAMIS si můžete prohlédnout na následujícím obrázku. Recept lékař vystaví pomocí informačního systému, vytiskne na tiskárně, podepíše a opatří svým razítkem. Všechny informace na receptu jsou zapsány jak v čitelné, tak ve strojové formě za pomoci čárového kódu. Lékárna sejme informace z receptu pomocí čtečky. Výhodou systému jsou velmi nízké náklady na jeho zavedení a dále fakt, že recept je čitelný nejen elektronicky a vydání léku je možné i při poškození čárového kódu či výpadku energie v lékárně. Zásadní nevýhodou je fakt, že recept lze poměrně snadno padělat, podobně jako recept klasický.

Obrázek 8 - Recept vybavený čárovým kódem
Mnohem vyšší úroveň zabezpečení receptu proti možnosti jeho modifikace a přidání dalších funkcí nabízí druhý možný model elektronické preskripce, v němž je na nosič informace zapsán pouze identifikátor receptu, zatímco recept je přenášen elektronicky prostřednictvím uzavřeného informačního systému. To znamená, že recept sám od svého uložení do elektronického úložiště receptů až po vyzvednutí lékárnou neopouští prostředí informačního systému elektronické preskripce a nemůže být neoprávněně modifikován. Uložení a vyzvednutí receptu do systému je podmíněno úspěšnou autentizací lékaře a lékárníka, založenou na vlastnictví přístupových klíčů (obvykle v podobě páru veřejného a soukromého klíče) a znalosti přístupových hesel. Komunikace mezi lékaře a systémem elektronické preskripce (SEP) či lékárníkem a SEP je pro zvýšení bezpečnosti veden šifrovaným protokolem. Obdobné systémy se používají například v systémech elektronického bankovnictví (home banking či internet banking).
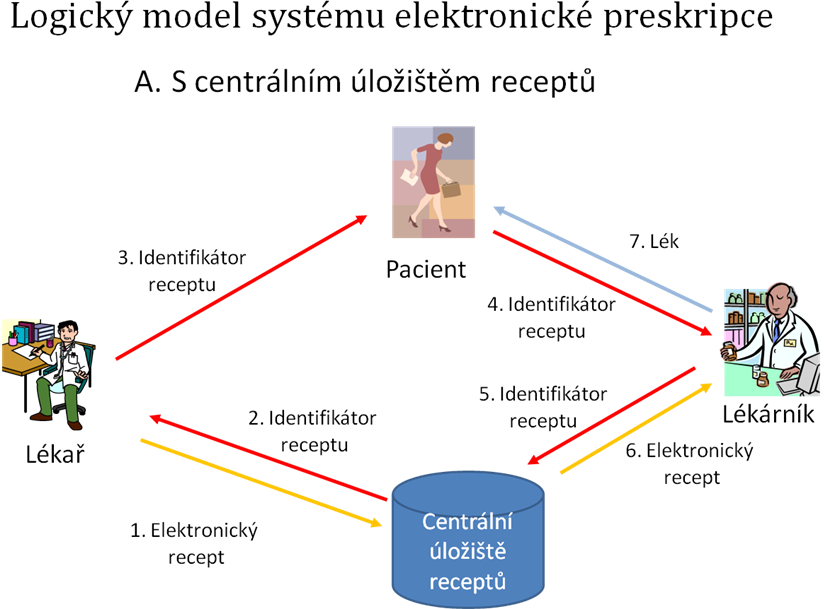
Systémy elektronické preskripce fungují buď s centrálním úložištěm receptů, nebo pouze mezi lékařem a zvolenou lékárnou. Systémy s centrálním úložištěm receptů nabízejí celou řadu dalších možností, například vytvoření tzv. lékového záznamu pacienta. Uvědomte si, že v systémech s centrálním úložištěm receptů je možné ukládat veškeré recepty pacienta vystavené různými lékaři a tyto recepty spojovat na základě jednoznačné identifikace pacienta, například pomocí čísla pojištěnce. Může tak být postupně vytvořen komplexní záznam dlouhodobých i krátkodobých medikací, který může vést k výraznému snížení rizika nežádoucích interakcí předepsaných léků. Ne vždy si pacient pamatuje, které léky dlouhodobě užívá a zejména u starších pacientů často dochází k tomu, že předepisující lékař nemá k dispozici všechny potřebné údaje pro správnou medikaci. Obdobné systémy jsou budovány v řadě evropských zemí. V České republice zatím není možné z důvodů ochrany osobních údajů spojovat elektronické recepty pacientů, přesto byl v roce 2009 zahájen provoz centrálního úložiště receptů, který spravuje SÚKL.
Transfůzní stanice
Provoz transfůzní stanice zahrnuje řadu specializovaných aktivit, které vedly ke vzniku samostatných informačních systémů. Tyto systémy podporují všechny hlavní aktivity v transfůzních stanicích, tedy:
- evidenci dárců a systémy zvaní dárců k odběrům
- lékařské a laboratorní vyšetření dárců před odběrem
- odběr plné krve či filtraci krevních komponent tzv. aferézou
- laboratorní validace odebraného materiálu
- zpracování krve na krevní produkty
- skladování a validaci krevních produktů
- distribuci krevních produktů pro terapeutické použití
- prodej krevních produktů pro zpracování ve farmaceutickém průmyslu
Zpracování a manipulace s krví podléhá velmi přísné kontrole, regulaci a řadě mezinárodních předpisů, protože je s nimi spojena řada rizik, především na straně příjemců transfůzních přípravků. Z tohoto důvodu musí být všechny kroky od odběru krve, přes výrobu krevních produktů, až po jejich použití pro potřeby konkrétního pacienta detailně evidovány a v každém okamžiku musí být možné zjistit, kterým pacientům byl podán přípravek od konkrétního dárce, či kteří dárci poskytli krev či krevní komponentu pro přípravu transfůzního přípravku pro určitého pacienta. Veškeré transfůzní přípravky tedy musí být „sledovatelné“, a to oběma směry: od dárce k příjemci i naopak. Tento systém musí fungovat i v případě dovozu transfůzních přípravků ze zahraničí. Všechny aspekty této regulace a přesná evidence musí být odpovídajícím způsobem implementovány také v informačních systémech.
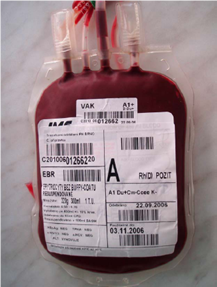
V celém provozu transfůzní stanice se využívá čárových kódů k identifikaci krevních vaků, krevních produktů a krevních vzorků pro laboratorní zpracování. Grafická podoba a informační obsah štítků na krevní vaky jsou standardizovány.
|
Obrázek 9 – Příklad označení krevního vaku v USA |
|
Obrázek 10 – Příklad označení krevního vaku v UK |
|
Obrázek 11 – Příklad označení krevního vaku v ČR |

